La carie dentaire
La plaque dentaire se forme naturellement mais cette formation est bien plus rapide après un repas. Les bactéries de cette plaque utilisant le sucre alimentaire, l’épaisseur de la plaque sera plus importante dans les zones plus riches en aliments, et dans les zones plus favorables à la stabilité de cette plaque.
Sans une hygiène rigoureuse, elle sera plus importante dans :
- les zones postérieures
- les sillons dentaires
- les espaces inter dentaire
- les zones inaccessibles à l’hygiène.
Les bactéries organisées au sein de la plaque dentaire sécrètent des résidus métaboliques qui par leur acidité agressent directement le phosphate de calcium de l’émail dentaire.
Une alimentation sucrée et acide accélèrera cette déminéralisation qui, s’accentuant avec le temps, fera place à un défaut dentaire : la carie.
Il s’agit de la première étape de son développement. Les bactéries sécrétant des acides et provoquant la carie peuvent alors déminéraliser les parties plus profondes des substances dentaires dures. Ainsi la carie progresse de l’émail dentaire jusqu’à la dentine.
Etapes d’évolution et classification de la carie
L’évolution du processus carieux est continue et progresse de l’extérieur vers l’intérieur. Cette évolution peut être aigüe ( rapide ) ou chronique ( lente ).
Les caries sont classifiées en fonction de l’étendue de celles-ci
Stade 1
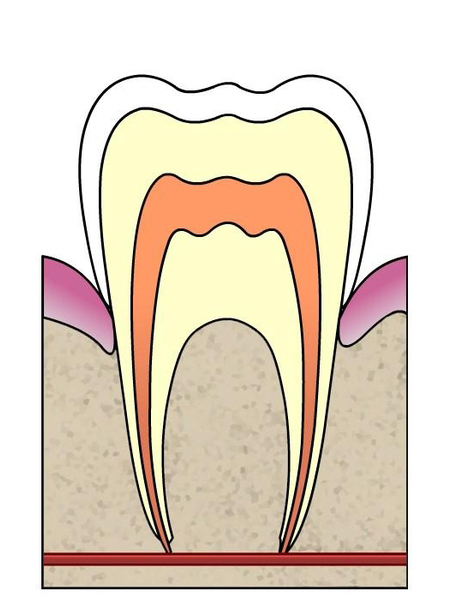
La carie initiale. La déminéralisation s’exprime cliniquement par une tache blanchâtre. Cette étape est réversible puisque par application de fluor, la « lésion » disparait
Traitement : une application topique ( locale ) de fluor par le praticien permettra une reminéralisation de cette lésion. Cette application se réalise classiquement à l’aide d’un « pinceau ».
–
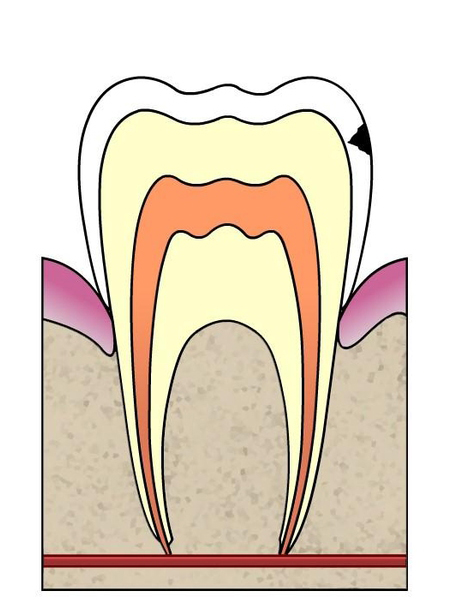
La carie superficielle. Passé le stade de carie initiale, une déminéralisation prolongée formera une cavité, qui, à son tour, se comportera comme un réservoir et accueillera plus de bactéries. Cette étape est irréversible (il y a une perte de tissus dentaire) mais reste indolore ( lésion confinée dans l’émail )
Traitement : Le praticien réalisera un « nettoyage » de la zone affectée et comblera la cavité par un matériel esthétique correspondant à la couleur de la dent (composite). Le soin se réalisera sans douleur : l’émail n’est pas innervé.
Stade 2
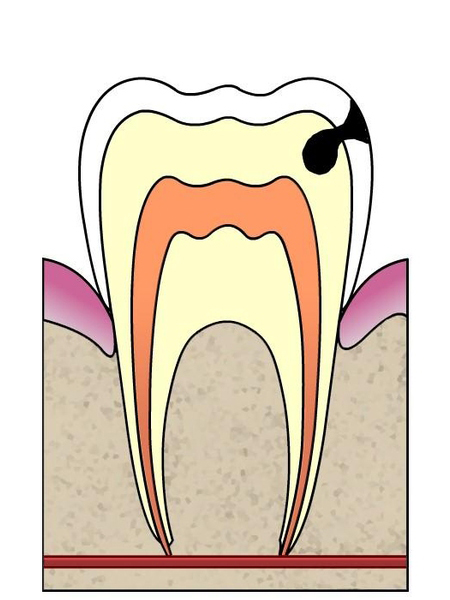
La déminéralisation a atteint la dentine. A ce stade, l’évolution devient plus rapide et douloureuse. La dentine est un tissus moins minéralisé que l’émail et est parcourue de canalicules innervant ce tissus. La pénétration bactérienne est ainsi facilitée. Des douleurs apparaissent, provoquées par le contact, le chaud, le froid, les substances acides ou sucrées.
Traitement : Le praticien réalisera une anesthésie afin d’endormir les sensations locales au niveau de la dent et réalisera un « nettoyage » de la zone affectée puis comblera la cavité par un matériel esthétique correspondant à la couleur de la dent.
Stade 3
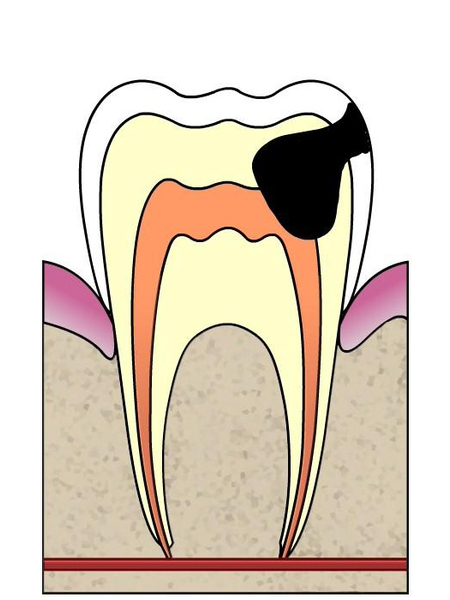
L’invasion bactérienne atteint la pulpe et provoque une inflammation de celle-ci. De violentes douleurs spontanées apparaissent
Traitement : Le praticien réalisera une anesthésie afin d’endormir les sensations locales au niveau de la dent. Du fait de l’atteinte de la pulpe, celle-ci sera à éliminer : le praticien réalisera une dévitalisation de la dent. Celle-ci réalisée, le traitement consistera à reconstituer la partie délabrée de la dent : Le praticien et le patient analyseront ensemble les différentes possibilités : inlay, onlay, couronne… (prothèse)
Stade 4
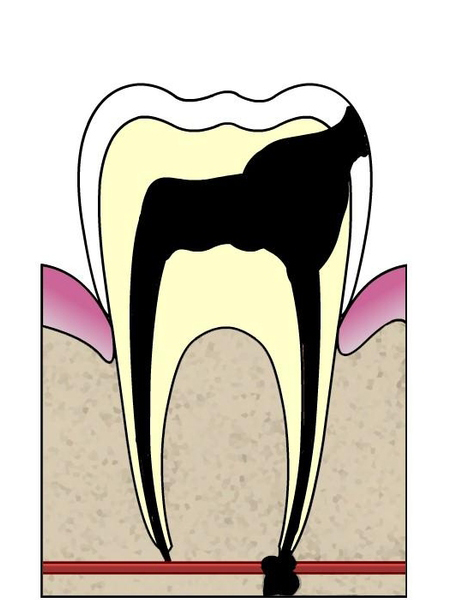
L’invasion bactérienne atteint les tissus autour de la dent : ligaments parodontaux, os alvéolaire, gencive… les bactéries peuvent alors migrer à travers tout l’organisme.
Traitement : Le praticien réalisera une anesthésie afin d’endormir les sensations locales au niveau de la dent. Le plus souvent, cette zone sera indolore car la pulpe de la dent est le plus souvent nécrosée. Des restes de tissus de la pulpe peuvent malgré tout subsister.
Si la dent peut être sauvée, le praticien réalisera un nettoyage des canaux dentaires et réfléchira avec le patient afin de choisir ensemble sur les différentes techniques de comblement des tissus perdus : inlay, onlay, couronne… ( prothèse)
Au stade ultime, les destructions d’origine carieuse sont si importantes que l’extraction de la dent est inévitable, les tissus dentaires restants étant trop fragiles pour supporter une reconstruction. La dent devra donc être remplacée par une prothèse.
Les maladies du Parodonte
Le parodonte est l’ensemble des structures qui soutiennent les dents : l’os qui entoure les racines dentaires, le cément qui recouvre les racines, le ligament qui unit l’os au cément et la gencive qui recouvre le tout et qui est la seule partie visible.
Il existe deux sortes de maladies du parodonte :
- les gingivites sont des maladies de la gencive seule et n’affectent pas les tissus en profondeur. Bien que la plupart du temps sans gravité, elles ne doivent pas être prises à la légère car elles peuvent être le début d’une parodontite.
- les parodontites, souvent appelées « déchaussement », touchent l’ensemble du parodonte qui subit une destruction progressive, le plus souvent lente mais parfois rapide. Les dents semblent s’allonger, deviennent mobiles et finissent par tomber.
Quels sont les symptômes des maladies parodontales ?
Au stade de la gingivite, la gencive est rouge, gonflée et saigne facilement au brossage ou au moindre contact.
Dans le cas d’une parodontite, il peut y avoir en plus une mauvaise haleine, des mobilités dentaires, des abcès, une récession des gencives avec des dents qui semblent s’allonger. Parfois les dents se déplacent et s’écartent.
Quelles sont les causes des maladies parodontales ?
On appelle plaque dentaire l’ensemble des bactéries qui colonisent la surface de nos dents. Lorsqu’elle se calcifie, la plaque dentaire devient du tartre.
En général les maladies du parodonte sont dues à une infection, superficielle dans le cas d’une gingivite ou plus profonde dans le cas d’une parodontite, par les bactéries de la plaque dentaire ou certaines d’entre elles. L’accumulation de tartre le long des racines et sous la gencive accompagne et aggrave le processus.
Le parodonte réagit par une inflammation qui, si elle a pour but de défendre l’organisme contre l’infection, a aussi malheureusement pour effet de détruire ce parodonte.
Le diagnostic des maladies du parodonte
Le diagnostic des maladies parodontales se fait au cours d’une séance appelée « bilan parodontal »qui comporte:
- un entretien au cours duquel le chirurgien-dentiste recueille le maximum d’informations sur les symptômes ressentis par le patient et sur ses antécédents médicaux.
- un examen clinique détaillé.
- des examens complémentaires : photographies, radiographies, examen au microscope d’un échantillon de plaque dentaire, éventuellement prescription d’examens biologiques.
Quels sont les traitements des maladies du parodonte ?
Le traitement des maladies du parodonte a pour but de nettoyer et désinfecter le parodonte. Il est réalisé par deux acteurs complémentaires et indissociables: le patient lui-même et le chirurgien-dentiste.
Le rôle du patient est d’appliquer avec une grande rigueur, à l’occasion du brossage, des soins locaux à base d’antiseptiques et de matériel approprié. Parfois, lorsque les lésions sont profondes, une prise d’antibiotique peut être utile.
Le chirurgien-dentiste doit accompagner son patient dans ses efforts et retirer méticuleusement tout le tartre qui a colonisé la surface des racines; Il peut le faire au moyen de diverses interventions :
Lithotritie parodontale, surfaçage:
Non chirurgicales, ces techniques permettent de retirer avec précaution, sans altérer les tissus parodontaux, le tarte qui s’est développé profondément, sous la gencive, sans la décoller. Elles font appel à des instruments ultrasoniques, soniques ou manuels. Elles demandent souvent beaucoup de temps et nécessitent plusieurs séances. Les résultats sont en général excellents.
Lambeau d’assainissement (en 2ème intention)
Cette technique chirurgicale consiste à décoller sous anesthésie locale la gencive afin d’accéder plus facilement au tartre le plus profond qui n’a pas pu être atteint par les techniques précédentes. Elle est donc utilisée si nécessaire en complément de ces dernières, dans les secteurs où l’infection persiste.
Parfois, il est possible de remodeler dans certains sites les tissus entourant les racines afin de faciliter les manoeuvres d’hygiène.
